核医学科放射防护与辐射安全体系建设
在核医学科建设中,放射防护不是“附加项”,而是“起跑线”。核素成像与治疗虽为精准利器,但其背后的放射性风险若无系统防控,将对患者、医务人员、公众甚至环境造成不可逆的伤害。因而,从设计伊始到科室运行,放射防护体系必须全流程嵌入,是核医学科合法、安全、可持续运行的根本保障。
本篇将围绕放射防护体系的设计原则、建设内容、法规要求与常见误区进行系统讲解,帮助管理者“把好辐射关”,在安全的前提下释放核医学的临床潜力。

物理防护设计 屏蔽结构:墙体、门、窗等采用铅板、重晶石等材料; 防护厚度计算:依据源项强度、使用频率、空间距离等参数,参考《医用X射线诊断卫生防护标准》《核医学技术规范》等标准; 独立分区:热实验室、注射区、显像区、废物暂存区应相互隔离,避免辐射“串联”。 辐射监测与报警系统 实时剂量率监测器安装于热实验室、显像室等关键点; 门禁联动辐射报警器,超限自动声光提示; 人员剂量佩戴双徽章(胸前+手指环)定期监测记录; 配置个人剂量仪读取系统,实现闭环记录与追溯。 放射性废物管理体系 液体废物:设储存池,按衰变周期分类暂存(如99mTc与131I需分别处理); 固体废物:注射器、药瓶、敷料等集中屏蔽容器回收; 废气管理:热室负压通风,设高效过滤器,满足排放标准; 必须建立完整的“三帐一登记”制度(物品台账、废物处理记录、转运登记、年报备案)。
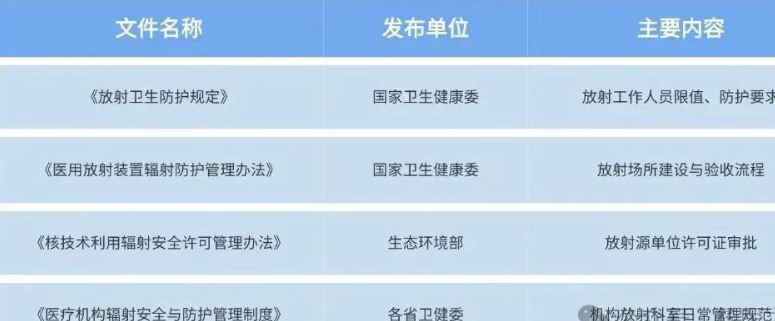
注意:各地执行细节略有差异,建议在设计阶段与属地环保、卫健、应急部门提前沟通确认。
岗前培训:包括辐射基础知识、防护方法、事故应对等,考试合格方可上岗; 在岗教育:每年不少于一次定期再教育,强化责任意识; 健康监测:设立个人职业健康档案,定期体检; 持证上岗:具备有效《放射工作人员证》且登记备案。
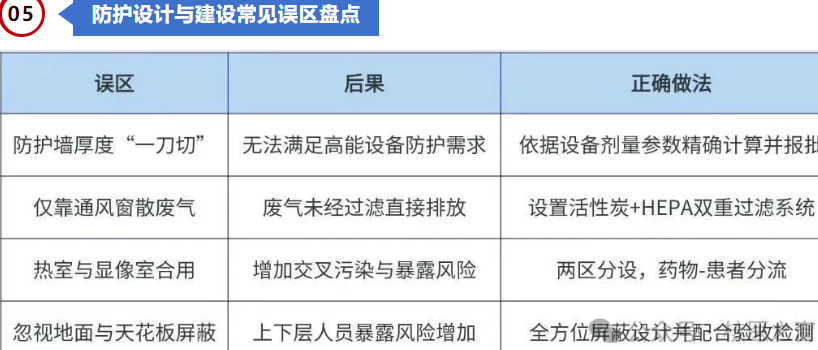
1. 项目设计前期 → 引入专业放射防护机构进行方案设计
2. 图纸出图阶段 → 提交放射卫生防护设计审查(省卫健委)
3. 施工阶段 → 同步进行放射性设施建设(含屏蔽、通风、废物间)
4. 完工阶段 → 申请放射防护竣工验收检测报告(第三方机构)
5. 申请放射许可证 → 向生态环境部门提交“核技术利用单位许可证”申请
没有“安全”,就没有核医学。设备再先进、人才再顶尖,如果防护不达标,一切都将戛然而止。建立起全面、规范、闭环的放射防护体系,是对患者的负责,是对医务人员的保障,更是对社会的承诺。在核医学发展的每一步路上,放射防护必须“领先半步”。
下一篇:江苏辐射安全许可证怎么办理?
 售前咨询专员
售前咨询专员